Considerada como una prioridad de salud pública mundial por la Organización mundial de la salud (« OMS), la vacunación contra el virus del papiloma humano permite reducir de manera considerable el riesgo de mortalidad asociado al cáncer de cuello de útero. La erradicación parcial de la enfermedad sería incluso viable, con la condición de superar determinados obstáculos. Tanto la mejora de la detección temprana como de la cobertura de vacunación y su ampliación serán factores clave para este propósito.
Las infecciones víricas graves se encuentran directamente implicadas en el desarrollo de determinados tumores. Del mismo modo que la detección temprana de los primeros síntomas, la vacunación podría jugar un papel decisivo en la lucha contra “la enfermedad del siglo”. Diversas vacunas profilácticas ya permiten prevenir parcial o totalmente la aparición de dos tipos de cáncer: el cáncer de hígado y el cáncer de cuello de útero. Aunque no suponen un tratamiento directo de estas patologías, estas vacunas contribuyen sin embargo a la protección de las poblaciones, al prevenir las consecuencias potencialmente mórbidas de la hepatitis B y del virus del papiloma humano, en sus formas más críticas (los virus HPV 16 y 18 se encuentran en el origen del 70 % de los cánceres y de las lesiones precancerosas del cuello de útero).
Cuarta causa de cáncer entre las mujeres, el cáncer de cuello de útero es responsable de 310.000 fallecimientos al año, principalmente en países de rentas medias o bajas. De acuerdo con la IARC1, su incidencia continúa siendo motivo de preocupación, con 570.000 nuevos casos diagnosticados en 2018. Las previsiones epidemiológicas también son inquietantes. Sin acciones correctoras, esta enfermedad podría estar en el origen de 460.000 fallecimientos al año de aquí al 2040. En realidad, la problemática es doble: más allá de los fallecimientos parcialmente evitables, la vacunación contra el virus del papiloma humano es tanto más estratégica en la medida en que la infección por el virus HPV puede generar otras formas de cáncer, ya sea en varones como en mujeres.
Una vacuna «segura, eficaz e indispensable»
El pasado 4 de febrero, con motivo de la jornada mundial contra el cáncer, la OMS lanzó un llamamiento internacional para promover que cada país realizara campañas de vacunación contra el virus del papiloma humano destinadas a todas las mujeres con edades comprendidas entre los nueve y los catorce años, además de detectar de manera temprana y tratar sistemáticamente las lesiones precancerosas en las mujeres de más de treinta años.
Con el apoyo de las pruebas científicas, la IARC subrayó que las tres vacunas existentes2 eran «seguras, eficaces e indispensables para erradicar el cáncer de cuello de útero», denunciando los rumores y las controversias sobre la pretendida nocividad de dichos productos.
La organización ha experimentado un cierto retroceso, pero también se ha beneficiado de pruebas científicas sólidas que respaldan su propósito. Actualmente se desarrollan campañas públicas de vacunación en 82 países, una iniciativa puesta en marcha hace más de diez años por Estados Unidos, Alemania, Australia, Bélgica, Canadá, España, Francia e Italia. Desde la homologación de la primera vacuna de referencia en 2006, se han administrado más de 270 millones de dosis a más de 60 millones de personas. Por el momento, la OMS no ha identificado ningún efecto indeseable grave asociado a los productos recomendados. Lejos de los efectos nefastos puestos de relieve por los detractores de la causa de la vacunación, la organización ha constatado unos efectos positivos para la protección de las poblaciones. «Varios países han comunicado una reducción del 50 % en las tasas de incidencia de las lesiones precancerosas del cuello uterino en mujeres jóvenes», declara la OMS.
Resultados demostrados
En determinadas regiones del mundo, los resultados han sido con frecuencia espectaculares, como en Australia. De acuerdo con los resultados de un estudio financiado por el departamento de sanidad local, el porcentaje de mujeres jóvenes (18-24 años) que son portadoras de los dos tipos principales del virus HPV (16 y 18) se ha reducido drásticamente en diez años. Estimado en el 23% en 2005, dicho porcentaje había caído hasta el 1% en 2015. Con una cobertura de vacunación considerada óptima, la circulación del virus se deberá interrumpir próximamente, según los últimos modelos epidemiológicos. En menos de veinte años, no existirán prácticamente nuevos casos de cáncer de cuello de útero.
Técnicamente, estos resultados se deberían principalmente a una campaña de vacunación gratuita lanzada hace doce años y destinada a las mujeres jóvenes de doce y trece años, y posteriormente ampliada a los varones jóvenes en 2013.
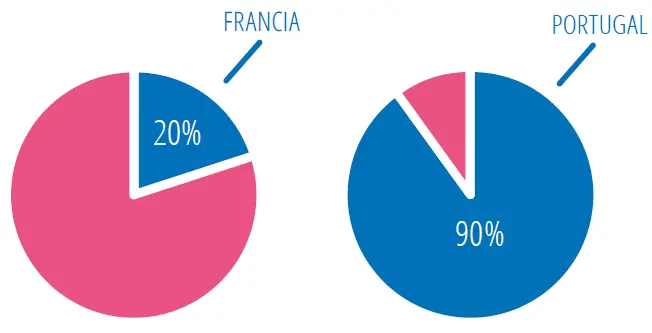
En Europa, los «resultados» presentan un carácter más aleatorio. Aunque 37 de los 53 países del Viejo Continente llevan a cabo la vacunación de manera sistemática, la cobertura de vacunación de la población diana (mujeres jóvenes con edades de nueve a catorce años) varía sensiblemente de un territorio a otro, con unas diferencias bastante marcadas. Muy alta en Portugal (90%), y todavía es muy limitada en Francia (20%), que figura a la cola del pelotón.
Cobertura de vacunación de la población diana
Las disparidades son aún más significativas a escala internacional. «Los países en los que el riesgo de cáncer de cuello de útero es más elevado son también aquéllos en los que la probabilidad de que se haya instaurado la vacunación contra el virus HPV es más baja», lamenta la OMS.
Acciones complementarias
Se han tomado en consideración diversas acciones complementarias para reducir la mortalidad asociada a este tipo de cáncer. Según algunos expertos, la puesta en marcha de un programa organizado de vacunación en el medio escolar podría mejorar la cobertura de vacunación y reducir las desigualdades sociales al englobar una población más amplia, como lo demuestran los ejemplos de Australia, Canadá o Suecia. Actualmente aplicada en una veintena de países, la vacunación de los varones jóvenes podría por otra parte contribuir a detener la propagación del virus del papiloma humano. Ya se han observado beneficios directos en Australia, Austria, Estados Unidos, Suecia y Suiza. En Francia, la reflexión avanza más lentamente, pero las últimas señales son más bien alentadoras. La Alta Autoridad Sanitaria («Haute Autorité de Santé») acaba de lanzar una consulta pública temática al respecto, lo que supone la última etapa antes de la publicación de una recomendación oficial.
Por muy eficaz que sea, la vacunación no será suficiente por sí misma. No podrá reemplazar la detección mediante frotis ni el tratamiento de las lesiones precancerosas, tal y como recuerda periódicamente la OMS. De acuerdo con las conclusiones de un reciente estudio3, la generalización inmediata de la vacunación y de la detección temprana podrían permitir la eliminación casi total del cáncer de cuello de útero en todos los países desarrollados en los próximos 50 años… y en todo el mundo antes del final del siglo.
Los retos económicos son significativos. Incluso si no se han estimado de manera oficial, los costes asociados al cáncer de cuello de útero ascienden a más de 100.000 millones de dólares al año. Una cosa es segura, la prevención primaria (vacunación) y la prevención secundaria (detección temprana) permitirían reducir considerablemente los gastos realizados por los diferentes países, con unos resultados muy beneficiosos a nivel de salud pública. Por lo tanto, estas estrategias constituyen una herramienta valiosa para el objetivo universal que todos compartimos sin reservas: contribuir a una vida más saludable y más larga.
Candriam continua esforzándose por alcanzar este objetivo a través de sus estrategias de inversión temáticas que se centran en la lucha contra el cáncer, y también financiando las instituciones europeas dedicadas a la investigación oncológica que están desarrollando las vacunas del mañana.
Cáncer de hígado: los beneficios demostrados de la vacunación contra el virus de la hepatitis B (VHB)
De acuerdo con la IARC1, se detectaron 841.080 cánceres de hígado en 2018. Con 781.631 fallecimientos constatados el año pasado, se trata de la cuarta causa de mortalidad debida a cáncer en el mundo. Parcialmente responsables de esta patología, las complicaciones de la hepatitis B se pueden prevenir fácilmente, gracias a la existencia de una vacuna que ofrece una protección casi integral frente a este virus (del 98% al 100 %). Actualmente se encuentra recomendada para los lactantes, los niños, los adolescentes y determinadas poblaciones adultas, como las personas que han sido objeto de transfusiones, trasplantes o diálisis, o que desarrollan prácticas sexuales de riesgo (el personal de la atención sanitaria y los agentes susceptibles de verse expuestos a la sangre o a los productos de la sangre en el ejercicio de su trabajo también estarían incluidos).
De acuerdo con la OMS, la vacuna ha obtenido unos excelentes resultados en materia de inocuidad y de eficacia. Desde 1982, más de mil millones de dosis se han administrado en el mundo, con unos beneficios muy concretos en los lactantes, cuya cobertura de vacunación se estimaba en el 84% en 2017. En un gran número de países, el porcentaje de infecciones crónicas ya es inferior al 1% entre los niños inmunizados. Los progresos registrados gracias al uso generalizado de la vacuna son de tal magnitud que el virus VHB se podría erradicar de aquí al año 2030, contribuyendo de este modo a reducir parcialmente la mortalidad debida al cáncer de hígado. Aunque ambicioso, la OMS considera viable alcanzar este objetivo y ha hecho de esta lucha una de sus numerosas prioridades.
1. International Agency for Research on Cancer – IARC (Agencia Internacional de Investigación sobre el Cáncer).
2. Gardasil, Cervarix y Gardasil 9.
3. «Impact of scaled up human papillomavirus vaccination and cervical screening and the potential for global elimination of cervical cancer in 181 countries, 2020-99 : a modelling study», The Lancet Oncology (febrero de 2019).

